Vastagbéltükrözés (kolonoszkópia, colonoscopia)
 A vastagbéltükrözés a gasztroenterológia, illetve az emésztőszervi betegségek diagnosztizálásának egyik alapvizsgálata, a vastagbél és végbél betegségeinek leggyakoribb vizsgálata, a vastagbélrák szűrés legjobb módszere. A vastagbéltükrözés nyújtja a legtöbb információt a vastagbél (colon, sigmabél) és a végbél (rectum) betegségeivel kapcsolatban, de kevésbé alkalmas a végbélnyílás betegségeinek, mint aranyér, fissura diagnózisára és kezelésére.
A vastagbéltükrözés a gasztroenterológia, illetve az emésztőszervi betegségek diagnosztizálásának egyik alapvizsgálata, a vastagbél és végbél betegségeinek leggyakoribb vizsgálata, a vastagbélrák szűrés legjobb módszere. A vastagbéltükrözés nyújtja a legtöbb információt a vastagbél (colon, sigmabél) és a végbél (rectum) betegségeivel kapcsolatban, de kevésbé alkalmas a végbélnyílás betegségeinek, mint aranyér, fissura diagnózisára és kezelésére.
A vastagbéltükrözés javallatai
A vastagbéltükrözés leggyakoribb javallatai a tartós hasmenés, székrekedés, a székelési szokások megváltozása, a tápcsatornai vérzés, a véres széklet, a vashiányos vérszegénység, az alhasi fájdalmak, a tisztázatlan eredetű hasi fájdalmak, vastagbélrák gyanúja, az ismeretlen eredetű láz és a vastagbélrák szűrés. A vastagbéltükrözés a vastagbélrák szűrés legeredményesebb módszere, mert a vastagbélrák diagnózisa mellett lehetőséget nyújt a vastagbélrák szövettani igazolására is, ugyanakkor a rákmegelőző állapotnak számító vastagbél adenomák (polypok) fellelésére és eltávolítására is.
 Vastagbéltükrözés előtt
Vastagbéltükrözés előtt
Célszerű a vizsgálat előtt találkozni a gasztroenterológussal a vastagbéltükrözés javallatának, az arra való felkészülésnek, a vizsgálat menetének, a kockázatainak a megbeszélése végett. A vastagbéltükrözés előtt tanácsos a vérlemezkék (thrombocyta, trombocita) számának, a protrombinnak (INR) és a vércsoportnak a meghatározása. A vastagbéltükrözés (colonoscopia, kolonoszkópia) csak a vastagbél megfelelő tisztítását követően végezhető el. Minél tisztább a vastagbél és minél jobbak a látási viszonyok, annál gyorsabban, könnyebben végezhető el a vastagbéltükrözés és a páciensnek is annál kevesebb kellemetlenséget okoz. A tisztítás történhet szájon át, speciális folyadék ivásával vagy beöntésekkel. Mindkét módszernek megvannak a kellemetlenségei. A szájon át történő tisztításkor a folyadék nagy mennyisége és annak kellemetlen íze jelenthet nehézséget, míg beöntések esetén maga a szituáció, a végbélnyíláson át bejuttatott nagymennyiségű folyadék. Bármelyik módszert is választjuk a vastagbéltükrözés előtt diétát is tartani kell: pl. a vizsgálatot egy-két héttel megelőzően már kerülni kell az apró magvas ételek fogyasztását, célszerű két-három nappal a vizsgálat előtt pépes étrendet kezdeni és a vastagbéltükrözés napján csak folyadékot fogyasztani. A vastagbéltükrözésre éhgyomorral kell jelentkezni, az ezzel összefüggő esetleges nehézségeket a vizsgálatot végző gasztroenterológussal meg kell beszélni. Egyúttal azt is tisztázni kell, hogy a rendszeresen szedett gyógyszerek közül mit vegyen be és mit ne vegyen be a páciens a vastagbéltükrözés előtt (pl. a magasvérnyomás és szívbetegség miatt szedett gyógyszereket általában be kell venni, a cukorbetegség miatt szedett gyógyszereket nem kell bevenni).
A vastagbéltükrözés menete
 Kellemetlen, sokszor fájdalmas vizsgálatról van szó, ezért olykor fájdalomcsillapítást, bódítást, illetve altatást igényel elvégzése. Az altatásra, bódításra vonatkozó igényt előre jelezni kell a gasztroenterológusnak, hogy mérlegelni tudják ennek esetleges kockázatait és a pácienst is tájékoztatni tudják a bódítással, illetve altatással kapcsolatos tudnivalókról. A bódításban, illetve altatásban végzett vastagbéltükrözés előtt vénát kell biztosítani a gyógyszerek biztonságos adagolásához és jó, ha a vizsgálatnál altatóorvos működik közre. A vastagbéltükrözés során egy ujjnyi vastagságú hajlékony csőszerű műszer, flexibilis endoszkóp (colonoscop, kolonoszkóp) kerül felvezetésre a végbélnyíláson át egészen a vakbélig (coecum), illetve indokolt esetben a vékonybél utolsó néhány centiméteres szakaszába (terminalis ileumba) is. A vastagbéltükrözést végző gasztroenterológus a vizsgálat kezdetén az endoszkóp felvezetésére, a vakbél, illetve a terminalis ileum elérésére törekszik és csak ezután - az endoszkóp kifelé húzásakor - következik a tulajdonképpeni vizsgálat. A kolonoszkóphoz csatlakoztatott - tv képernyőhöz hasonló - monitoron megtekinthető a vastagbél, illetve a vékonybél alsó végének belső felszíne, nyálkahártyája és közben felismerhetők a vastagbélben lévő esetleges elváltozások is (pl. polypok, diverticulumok, daganatok, érelváltozások stb.). A kolonoszkóp munkacsatornáján át biopsziás fogó vezethető be és ennek segítségével a látott elváltozásokból szövettani vizsgálatra biopsziás minta is vehető. A kolonoszkópon át, a biopsziás fogón kívül más endoszkópos tartozékok is bevezethetők és ezek segítségével különböző terápiás beavatkozások végezhetők, mint pl. polypectomia (polyp eltávolítás), vérzéscsillapítás stb. Ha a vastagbéltükrözés nem altatásban történik, akkor a végbélnyílásban lévő kolonoszkóp székelési ingert okoz a páciensnek. Ennek nem kell jelentőséget tulajdonítani, sőt a távozni kívánó levegő ellen sem kell küzdeni, annak távozása megkönnyíti a vizsgálatot (de a levegő távozását vizsgálat közben erőltetni nem szabad).
Kellemetlen, sokszor fájdalmas vizsgálatról van szó, ezért olykor fájdalomcsillapítást, bódítást, illetve altatást igényel elvégzése. Az altatásra, bódításra vonatkozó igényt előre jelezni kell a gasztroenterológusnak, hogy mérlegelni tudják ennek esetleges kockázatait és a pácienst is tájékoztatni tudják a bódítással, illetve altatással kapcsolatos tudnivalókról. A bódításban, illetve altatásban végzett vastagbéltükrözés előtt vénát kell biztosítani a gyógyszerek biztonságos adagolásához és jó, ha a vizsgálatnál altatóorvos működik közre. A vastagbéltükrözés során egy ujjnyi vastagságú hajlékony csőszerű műszer, flexibilis endoszkóp (colonoscop, kolonoszkóp) kerül felvezetésre a végbélnyíláson át egészen a vakbélig (coecum), illetve indokolt esetben a vékonybél utolsó néhány centiméteres szakaszába (terminalis ileumba) is. A vastagbéltükrözést végző gasztroenterológus a vizsgálat kezdetén az endoszkóp felvezetésére, a vakbél, illetve a terminalis ileum elérésére törekszik és csak ezután - az endoszkóp kifelé húzásakor - következik a tulajdonképpeni vizsgálat. A kolonoszkóphoz csatlakoztatott - tv képernyőhöz hasonló - monitoron megtekinthető a vastagbél, illetve a vékonybél alsó végének belső felszíne, nyálkahártyája és közben felismerhetők a vastagbélben lévő esetleges elváltozások is (pl. polypok, diverticulumok, daganatok, érelváltozások stb.). A kolonoszkóp munkacsatornáján át biopsziás fogó vezethető be és ennek segítségével a látott elváltozásokból szövettani vizsgálatra biopsziás minta is vehető. A kolonoszkópon át, a biopsziás fogón kívül más endoszkópos tartozékok is bevezethetők és ezek segítségével különböző terápiás beavatkozások végezhetők, mint pl. polypectomia (polyp eltávolítás), vérzéscsillapítás stb. Ha a vastagbéltükrözés nem altatásban történik, akkor a végbélnyílásban lévő kolonoszkóp székelési ingert okoz a páciensnek. Ennek nem kell jelentőséget tulajdonítani, sőt a távozni kívánó levegő ellen sem kell küzdeni, annak távozása megkönnyíti a vizsgálatot (de a levegő távozását vizsgálat közben erőltetni nem szabad).
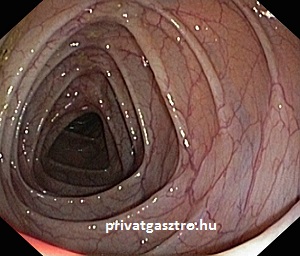
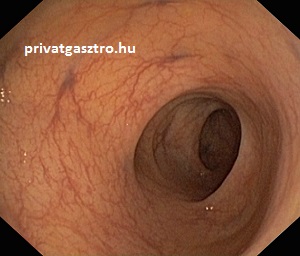
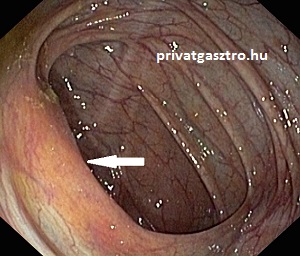
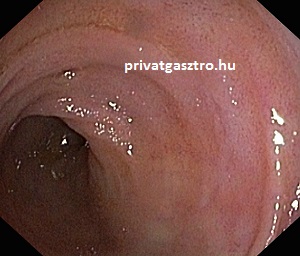
A felső fénykép a vastagbél vastagbéltükrözés során látható típusos endoszkópos képét mutatja, a második a sigmabél típusos képét, a harmadik a vékonybelet a vastagbéltől elválasztó Bauchin-billentyűnek nevezett szelepszerű képletet. Az alsó fénykép a vékonybél végének, az un. terminalis ileumnak a típusos képét mutatja, ezt akkor látjuk, ha vastagbéltükrözéskor a colonoscopot a Bauchin-billentyűn át átvezetjük a vastagbélből a vékonybélbe.
 Vastagbéltükrözés után
Vastagbéltükrözés után
Ha bódításban vagy altatásban történt a vastagbéltükrözés, akkor a vizsgálat után egy megfigyelő helyiségben el kell tölteni még egy-másfél órát, hogy a bódításhoz, illetve altatáshoz használt gyógyszerek hatása olyan szintre csökkenjen, hogy a páciens biztonsággal hagyhassa el a rendelőt. Bódítás vagy altatás esetén a vastagbéltükrözés napján nem szabad autót vezetni, illetve balesetveszélyes helyzetbe kerülni. A vizsgálatot követően a vastagbéltükrözés során a bélbe befújt levegőtől meg kell próbálni megszabadulni, hogy a nap hátralévő részében ez ne okozzon kellemetlenséget. A vizsgálatot követően inni és enni a vizsgálatot végző gasztroenterológus, az altatóorvos, illetve az endoszkópos asszisztensnő utasításai szerinti időponttól lehet. Ha a vastagbéltükrözés során szövettani mintavétel is történt, annak lelete kb. egy hét múlva készül el. A szövettani leletet mindenképpen át kell venni, mert az endoszkópos lelet csak a szövettani lelettel együtt lesz teljes értékű. Ha polypectomia (polyp eltávolítás) is történt, akkor a vastagbéltükrözést követő egy héten belül fellépő erős hasi fájdalom vagy végbélnyíláson át ürülő vérzés szövődmény felléptére utalhat. Ilyen esetben azonnal fel kell venni a kapcsolatot a vizsgálatot végző intézménnyel vagy mielőbb jelentkezni kell ott.
A vastagbéltükrözésnek (colonoscopiának, kolonoszkópiának) rosszabb a híre, mint amit érdemelne, de a vizsgálattól való félelem nem teljesen megalapozott. Igaz, hogy fájdalmas lehet, de bódításban vagy altatásban végezve a vastagbéltükrözést a vele járó kellemetlenségek csökkenthetők, illetve teljesen ki is iktathatók. Természetesen azt is figyelembe kell venni, hogy a bódítás és altatás plusz költségekkel és kockázattal jár.
Mitől minőségi a vastagbéltükrözés? A minőségi vastagbéltükrözés kritériumai
A vastagbéltükrözést is lehet jó és kevésbé jó minőségben végezni. A vastagbéltükrözés terjedésével párhuzamosan az utóbbi években egyre inkább előtérbe kerültek a vastagbéltükrözés minőségét meghatározó kritériumok. Tudományos vizsgálatok eredményeire alapozva gasztroenterológiai szakmai szervezetek határozták meg szakmai iránymutatásként az alább felsorolt kritériumokat, de ezek támpontot nyújthatnak az egyre inkább tájékozódni kívánó páciensek számára is.
Beavatkozás előtti kritériumok
1. megfelelő indikáció
A vastagbéltükrözés akkor indokolt, ha a vizsgálat vagy az annak során végzett beavatkozás hozzájárul a panaszok megszűntetéséhez, a gyógyuláshoz, a betegség kezeléséhez, a vastagbélrák megelőzéséhez. A vastagbéltükrözés általánosan elfogadott javaslatai: a tápcsatornai vérzés, mely a vastagbélből származhat, tisztázatlan eredetű vashiányos vérszegénység, idült hasmenés, székelési habitus (a megszokott széklet állagának, gyakoriságának) megváltozása, polyp (polip) eltávolítás, képalkotó vizsgálat (pl. ultrahang, CT, virtuális kolonoszkópia) során észlelt és vastagbélrák vagy vastagbél polyp gyanúját keltő eltérés, vastagbélrák szűrés, vastagbélrák műtéti, illetve onkológiai kezelését követő kontrol, idegentest eltávolítása, vastagbélszűkületek tüneti kezelése, vastagbél elváltozások műtét közbeni vagy műtét előtti megjelölése, megacolon (vastagbéltágulat) vagy bélcsavarodás (volvulus) esetén a bélgáz leszívása.
2. tájékozott beleegyezés
A vastagbéltükrözés előtt a gasztroenterológus felvilágosítja a beteget a vastagbéltükrözés javallatáról, előnyeiről, hátrányairól, kockázatairól, lehetséges alternatívákról, a vastagbéltükrözés menetéről, az előkészítésről, bódításban vagy altatásban végzett vastagbéltükrözés lehetőségéről. Az előbbiek ismeretében a vastagbéltükrözés előtt a betegnek beleegyező nyilatkozatot kell aláírnia.
3. megfelelő előkészítés
A vastagbéltükrözés alapfeltétele a vastagbélnek a vizsgálat előtti kitisztítása. Ahhoz, hogy a vastagbéltükrözés során a vastagbélben lévő kóros eltérések kiderüljenek és terápiás beavatkozásokra is sor kerülhessen (polyp eltávolítás, szűkület tágítása stb.) jól kitisztított vastagbélre van szükség. Javasolt a leleten szerepeltetni a tisztasági fokot, akár kitűnő, jó, megfelelő, elégtelen kategóriák valamelyikébe való besorolással, akár a tisztasági fokot objektívebben megadó pontrendszerek használatával.
4. kontroll vizsgálatok megfelelő időzítése
Polyp (polip) eltávolítás után, vastagbélrák műtéti kezelését követően és gyulladásos bélbetegségekben (colitis ulcerosa, Crohn-colitis) ellenőrző vastagbéltükrözésekre van szükség a vastagbélrák megelőzése végett. Tudományos vizsgálatok is alátámasztják, hogy az ellenőrző vizsgálatok időpontjának meghatározásakor az orvosok nem követik az érvényben lévő szakmai irányelveket és így a kontroll vizsgálatokra a javasoltnál korábban és gyakrabban kerül sor. Ez felesleges költségekhez, a vizsgálattal járó kellemetlenségekhez és szövődményekhez vezethet.
5. megfelelő műszerezettség
A minőségi vastagbéltükrözésnek műszaki feltételei is vannak: jó minőségű, megfelelően karbantartott endoszkóp (kolonoszkóp), endoszkópos tartozékok (biopsziás fogó, polypectomiás hurok stb.), elektromos vágó.
Beavatkozással kapcsolatos kritériumok
1. coecum elérésének aránya (coeum intubációs arány)
A coecum (coecum = vakbél, appendix = féregnyúlvány; a hétköznapi nyelvben helytelenül a féregnyúlvány gyulladását nevezzük vakbélgyulladásnak) a vastagbél kezdeti néhány cm-es szakasza, a vékonybélnek a vastagbélbe való beszájadzása közelében. Ahhoz, hogy a vastagbéltükrözést teljesnek lehessen tekinteni a colonoscopot (vastagbéltükrözéshez használt endoszkópot) be kell vezetni a coecumba (coecum intubáció) és a coecumot is át kell tekinteni. A coecum azonosításához tapasztalat, gyakorlat szükséges. Az azonosítás a féregnyúlvány nyílásának és a Bauchin-billentyűnek a felismerésén alapul. Tapasztalatlan gasztroenterológus vastagbéltükrözés során tévesen gondolhatja, hogy a coecumban van az endoszkóp és így a vastagbél egy szakaszának a vizsgálata, illetve egy ott esetlegesen elhelyezkedő vastagbélrák felismerése elmaradhat. Későbbi kételyek elkerülése végett javasolják a coecum lefényképezését annak igazolására, hogy a vastagbéltükrözés teljes volt. Szűrővizsgálatok esetén 95 % fölötti, panaszok miatt végzett vastagbéltükrözések esetén 90 % fölötti coecum intubációs arányt kell a gasztroenterológusoknak elérni.
2. adenoma detekciós ráta
Az adenomák (adenomatosus polypok) jóindulatú vastagbéldaganatok, melyek rosszindulatú elfajulásából vastagbélrák alakulhat ki. Ahhoz, hogy a vastagbéltükrözéssel ne csak a már kialakult vastagbélrákokat ismerjük fel, hanem a jövőben kialakuló vastagbélrákok számát csökkentsük, fel kell ismerni a vastagbél adenomáit és azokat el is kell távolítani. Vizsgálatok igazolják, hogy a gasztroenterológusok több adenomát azonosítanak vastagbéltükrözés során, mint a nem gasztroenterológus endoszkópos vizsgálók. Elősegíti az adenomák megtalálását a jól kitisztított vastagbél, a vastagbél luemnének megfelelő mértékű felfújása, az alapos és lassú vizsgálat, a redők mögé és a kanyarulatokban való jobb betekintés. Az adenoma detekciós ráta egy százalékban megadott arány, ami azt mutatja, hogy egy adott vizsgáló milyen gyakran talál adenomát vastagbéltükrözés során. Szűrővizsgálatok esetén 25 % feletti adenoma detekciós rátát kell a gasztroenterológusnak elérni.
3. kihúzási idő
Vastagbéltükrözéskor a gasztroenterológus kezdetben az endoszkópnak a coecumig való felvezetésére összpontosít, majd ezt követően kezdődik a tulajdonképpeni vizsgálat, amikor az endoszkóp kihúzása közben a gasztroenterológus kóros elváltozásokat keresve megtekinti a vastagbél nyálkahártyát. Tudományos vizsgálatok szerint, ha vastagbéltükrözés során az endoszkópnak a coecumból az anusig (a vakbéltől a végbélnyílásig) való kihúzási ideje kevesebb, mint 6 perc, akkor fennáll a veszélye annak, hogy a vizsgáló számottevő kóros eltéréseket is elnéz. Ezért a nemzetközi ajánlások szerint a kihúzási idő legalább 6 perc kell legyen.
4. szövetminta (biopszia) vétel
Az idült hasmenés miatt vastagbéltükrözésre kerülő betegeke vastagbél nyálkahártyájából biopsziás mintákat kell venni akkor is ha nincs szemmel látható eltérés, mert a mikroszkópos colitis (kollagén colitis, lymphocytás colitis) csak így diagnosztizálható.
5. polyp eltávolítás (polypectomia)
A 2 cm-nél kisebb átmérőjű polypokat – nagyon ritka kivételektől eltekintve - endoszkóposan kell eltávolítani. Ha a gasztroenterológus nem érzi biztonságosnak egy 2 cm-nél kisebb polypus (polip) endoszkópos eltávolítását, akkor egy tapasztaltabb gasztroenterológus véleményének kikérése javasolt. Sok 2 cm-nél nagyobb polypus (polip) is eltávolítható endoszkópos úton. A műtéti kezelésre szánt polypokat fényképen javasolt dokumentálni.
6. vizsgáló technika
A vastagbéltükrözés egy kellemetlen vizsgálat, amitől a legtöbben nagyon tartanak. A vizsgálattal járó kellemetlenségek, fájdalmak jelentősen csökkenthetők, ha a gasztroenterológus jó endoszkópos vizsgáló technikával bír. A páciens elforgatásával, a megfelelő helyen a hasára gyakorolt nyomással, a felesleges levegő leszívásával, a kolonoszkóp gyakori visszahúzásával, forgatásával, a kolonoszkóp által leírt hurkok, ívek kiegyenesítésével kevesebb vongáló hatással lesz a vastagbél tapadási helyére és így kevesebb kellemetlenséggel és fájdalommal jár a vastagbéltükrözés.
7. premedicatio (fájdalomcsillapítás, érzéstelenítés, altatás)
Fontos, hogy a vastagbéltükrözés után a páciensnek ne maradjon negatív, kellemetlen emléke a vizsgálatról. A gasztroenterológus jó vizsgáló technikája mellett a helyesen megválasztott fájdalomcsillapítás, bódítás vagy altatás is hozzájárulhat a vizsgálat okozta kellemetlenségek megelőzéséhez.
Beavatkozás utáni kritériumok
1. lelet tartalma / képi dokumentáció
A vastagbéltükrözés befejezését követően mindjárt sor kell kerüljön a lelet megírására. A leletnek tartalmaznia kell a vizsgálat leírását, vastagbéltükrözés során vett szövetminták pontos azonosítását, a vastagbél tisztasági fokát és a kihúzási időt. A kóros elváltozások leírása annyira részletes kell legyen, hogy a leletet olvasó szakember annak alapján jól meg tudja ítélni az elváltozásokat. Törekedni kell a coecum elérésének és a kóros elváltozásoknak fényképekkel való dokumentálására.
2. szövődmények aránya
Minden szövődményt fel kell jegyezni. Az Amerikai Gasztrointesztinális Endoszkópos Társaság állásfoglalása szerint:
- a perforációk (a vastagbél „kilyukadásának”) aránya nem lehet több mint 1/500 vizsgálat vagy 1/1000 szűrővizsgálat
- a polypectomia utáni vérzések gyakorisága nem lehet több mint 1 %
- a 2 cm-nél nagyobb és a jobb oldali vastagbél félben lévő polypok eltávolítását követően a vérzés gyakorisága meghaladhatja a 10 %-ot
A polypectomia utáni vérzéseket endoszkópos módszerrel kell kezelni.


